DEFINICION
Esclerodermia literalmente significa piel dura.
La afectación de la piel puede ser MÍNIMA sólo en dedos y cara, muy lentamente progresiva o GENERALIZADA en todo el cuerpo, rápidamente progresiva. También puede ser síntoma de otras enfermedades sistémicas (denominadas síndromes esclerodermiformes).
Los criterios del Colegio Americano de Reumatología para la clasificación de los pacientes, propuestos en 1980, siguen siendo vigentes.
CLASIFICACION - ESCLERODERMIA LOCALIZADA:
La esclerodermia localizada casi siempre evoluciona hacía la inactividad de forma natural. Por ello, el único acuerdo en cuanto al tratamiento es la rehabilitación, para mantener la movilidad de las articulaciones. El uso de cremas hidratantes en la piel afectada también es de ayuda. Las cremas de protección solar deben usarse para evitar la hiperpigmentación (color oscuro de la piel) de las zonas afectadas. No hay afectación visceral (de órganos).
- MORFEA MORFEA GENERALIZADA.
- ESCLERODERMIA LINEAL.
- COUP DE SABRE.
La MORFEA 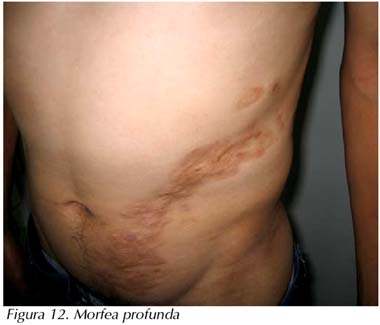 es la forma más común y se presenta como parches de piel abultada con aumento o disminución de la pigmentación. Afecta sólo capas superficiales de la piel.
es la forma más común y se presenta como parches de piel abultada con aumento o disminución de la pigmentación. Afecta sólo capas superficiales de la piel.
La MORFEA GENERALIZADA presenta manchas más extensas que la morfea y a menudo afecta a una superficie corporal mayor. Aunque raramente se asocia a complicaciones de órganos internos, se recomiendan revisiones periódicas.
La ESCLERODERMIA LINEAL 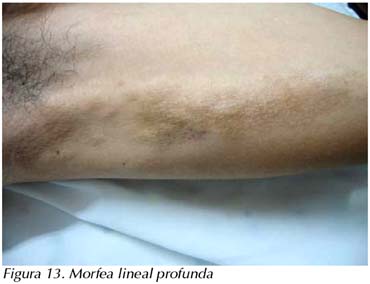 es una banda o línea de piel abultada. Puede afectar el tejido subcutáneo y al músculo que se encuentra debajo. Aparecen en piernas y en brazos. Es más frecuente en niños y adolescentes.
es una banda o línea de piel abultada. Puede afectar el tejido subcutáneo y al músculo que se encuentra debajo. Aparecen en piernas y en brazos. Es más frecuente en niños y adolescentes.
El COUP DE SABRE (GOLPE DE SABLE) es la esclerodermia lineal de la cara o cuero cabelludo. Ocasionalmente se asocia con anormalidades en el crecimiento de los huesos faciales, produciendo deformaciones considerables.
es la esclerodermia lineal de la cara o cuero cabelludo. Ocasionalmente se asocia con anormalidades en el crecimiento de los huesos faciales, produciendo deformaciones considerables.
Algunas drogas y productos químicos variados pueden producir lesiones similares a las producidas en la esclerodermia.
CLASIFICACION - ESCLERODERMIA SISTEMICA (también conocida como ESCLEROSIS SISTEMICA)
Enfermedad de causa desconocida, que se caracteriza por desarrollo de FIBROSIS (tejido cicatricial) tanto en la piel como en algunos órganos internos (sistémica) , especialmente los vasos sanguíneos, el corazón, los pulmones o los riñones. Cuando el tejido normal de un órgano se reemplaza por tejido fibroso, dicho órgano deja de funcionar adecuadamente.
- Con afectación dérmica( de la piel) LIMITADA.
- Con afectación dérmica DIFUSA
Una vez diagnosticada la esclerosis sistémica, lo primordial es detectar precozmente la presencia de afectación visceral. Es importante valorar la afectación cutánea (de la piel), ya que, existe una relación entre la progresión de ésta y la aparición de nuevas lesiones viscerales (de órganos).
¿Cual es la Causa de la Esclerodermia?
La etiología de la ESCLEROSIS SISTÉMICA es desconocida. Se considera una enfermedad autoinmune (reacción del sistema de defensa del organismo contra las proteínas del propio cuerpo). La características epidemiológicas, sugieren un modelo poligénico (participación de diversos genes) con posibles influencias ambientales. Existen alteraciones a tres niveles: VASOS SANGUÍNEOS, SISTEMA INMUNE Y TEJIDO CONECTIVO.
- Los vasos sanguíneos se contraen de forma extrema tras exposición al frío, lo que se manifiesta como Fenómeno de Raynaud. Secundariamente se produce dilatación y pérdida progresiva de capilares.
- La alteración inmunológica mejor conocida es la presencia en suero de autoanticuerpos (sustancias que reaccionan contra las células o proteínas del propio cuerpo), algunos muy específicos de esta enfermedad como los ANTICENTRÓMERO y los ANTITOPOISOMERASA-I (Scl-70). Los anticuerpos podrían no ser causa sino consecuencia de la enfermedad.
- La alteración más directamente relacionada con la fibrosis es la observada en los fibroblastos (célula propia de los tejidos conjuntivos fibrosos, cuya principal función es sintetizar y mantener a la matriz extracelular (el elemento de sostén de las células). La alteración mas importante en la piel esclerodérmica respecto a la piel normal es un aumento en el número de fibroblastos hiperproductores de proteínas, especialmente colágeno. Se desconoce la causa que inicia el proceso de lesión y progresión a la fibrosis. Las evidencias actuales sugieren que el agente causal, directamente o a través de mecanismos inmunes, dañaría las células de las paredes de los vasos sanguíneos y esto pondría en marcha todo el mecanismo.
EPIDEMIOLOGIA
Enfermedad heterogénea: No es igual en todos los pacientes, cada paciente tiene unos síntomas dependiendo de los órganos afectados.
Frecuencia: Es más frecuente en mujeres que en hombres, relación 3/1 a 8/1. Prevalencia estimada: 3/10.000 habitantes.
MANIFESTACIONES GENERALES
Cansancio y debilidad: sensación de enfermedad.
Dolores articulares, con o sin inflamación: 30 a 40 %
Dolores musculares con o sin pérdida de fuerza.
Hinchazón de manos: 50 %
SINTOMAS Y SIGNOS CLINICOS 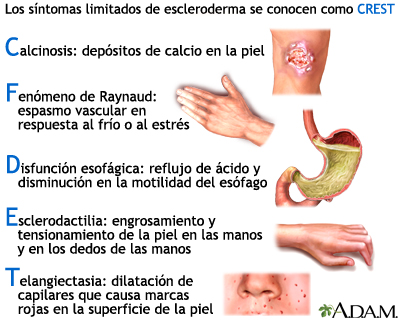
Existen diversos síntomas iniciales de alarma que deben motivar la consulta con el médico.
Hay una serie de síntomas ‘guía’ que sugieren la presencia de afectación sistémica. El seguimiento clínico de los pacientes debe ser protocolizado.
La esclerodermia sistémica no suele evolucionar por brotes. Su sintomatología es muy variable en función del tipo y extensión de la afectación visceral con la que se presente.
La limitación funcional secundaría a la afectación dérmica, el desarrollo de úlceras digitales, y la esofagitis por reflujo son complicaciones que, aunque no disminuyen la supervivencia, tienen gran importancia por la discapacidad y morbilidad que conllevan. La disminución de la comisura bucal y la pérdida del músculo orbicular de los labios, dificultan la alimentación y la limpieza de la boca.
Los cambios físicos y la limitación funcional pueden producir alteraciones psicológicas importantes, especialmente en pacientes jóvenes.
La evaluación de la gravedad de la enfermedad es controvertida. En la actualidad se emplean varios sistemas por acuerdo internacional.
AFECTACION DE ORGANOS
Sistema gastrointestinal:
Aparece afectación digestiva en el 50% de los casos.
El órgano que mas se afecta es el esófago, está disminuida su motilidad y a veces también la del intestino.
Los síntomas que pueden aparecer son: Dificultad para tragar, ardor, regurgitaciones (la comida vuelve a la boca), vómitos, tos, distensión después de las comidas, pérdida de peso, diarrea estreñimiento y/o malabsorción. Rara vez, esofagitis péptica y perforación.
Corazón:
Episodios de taquicardia. (El corazón late más deprisa de lo normal). Pueden aparecer latidos cardiacos anormales. La afectación cardíaca se traduce en miocardiopatía, arritmias, pericarditis y las manifestaciones cardiacas propias de la hipertensión arterial pulmonar. Su estudio se lleva a cabo clínicamente y mediante pruebas complementarias (EKG con tira de ritmo, Ecocardiograma y Holter).
Afectación pulmonar:
Se caracteriza por fibrosis pulmonar, hipertensión arterial pulmonar y cor pulmonale.
Hay dificultad para respirar normalmente, especialmente al realizar algún esfuerzo. Tos persistente, sin otros síntomas de catarro.
Se detecta con Radiografía de tórax, función respiratoria y TAC torácico de alta resolución.
Afectación renal:
Se produce afectación renal frecuentemente, resultante en HTA hiperreninémica. La denominada crisis renal de la esclerosis sistémica se manifiesta por HTA severa, insuficiencia renal y anemia hemolítica microangiopática.
- Actividad de renina plasmática
- Alteraciones del sedimento y proteinuria en algunos casos
- Biopsia renal (raramente)
Cuando el riñón se afecta la Tensión arterial se eleva de forma rápida, produciéndose una inflamación de las piernas por retención de líquidos, que aumenta a lo largo del día.
Es importante vigilar la Tensión arterial y la función renal, además de iniciar tratamiento con los “inhibidores de la enzima de conversión de la angiotensina
Afectación vascular 
Hay afectación vascular en el 95% de los casos, caracterizada fundamentalmente por el fenómeno de Raynaud (tríada clásica: palidez, cianosis y rubor en los dedos en respuesta al frío o emociones; en ocasiones falta el rubor).
La evaluación de la actividad microvascular es difícil, por lo que se recurre a métodos indirectos: Doppler (normal o signos de espasticidad vascular), aunque es poco usado en clínica por ser muy poco sensible y específico.
Capilaroscopia del pliegue ungueal: disminución del número y gran dilatación de asas capilares, infartos y áreas avasculares. En casos severos, presenta un patrón muy característico.
Afectación músculo-esquelética
La afectación músculo-esquelética se caracteriza por rigidez matutina, sinovitis no erosiva, tenovaginitis estenosante, debilidad muscular por miositis. Se evalúa, sobre todo, de forma clínica.
Afectación cutánea
Aparece prácticamente en el 100% de los pacientes (aunque, como hemos comentado antes, existe una entidad denominada esclerosis sistémica sine scleroderma en la que hay afectación orgánica sin lesión cutánea). El endurecimiento de la piel en las zonas proximales a las articulaciones metacarpofalángicas o acroesclerosis proporciona el diagnóstico definitivo en el 90% de los casos; sin embargo, la esclerodactilia por sí sola no permite el diagnóstico, ya que puede estar relacionada con otros procesos como la enfermedad de Raynaud u otras alteraciones de la circulación periférica. En los pacientes con formas limitadas, la afectación cutánea comienza por los dedos de las manos y pies, y evoluciona lentamente durante años a antebrazos, cara y cuello. En los pacientes con formas difusas progresa rápidamente durante meses, desde manos y pies a antebrazos, piernas, muslos y tronco.
DIAGNOSTICO
El diagnóstico exige la realización de una historia clínica completa, una exhaustiva exploración física, y la práctica de diversas pruebas de laboratorio y pruebas complementarias.
Para evaluar clínicamente el grado y la intensidad de la afectación dérmica se recurre a un sencillo test, propuesto por Rodnan en 1979, que mide el grado de induración detectado por el explorador con una escala semicuantitativa.
En ocasiones el clínico se enfrenta a problemas para diagnosticar a un paciente. Incluso, en alguno puede faltar la presencia de esclerodermia presentando sólo las manifestaciones viscerales de la misma.
La Esclerodermia se caracteriza por fibrosis intersticial y lesiones en múltiples órganos y sistemas.
Produce esclerosis difusa y diseminada que afecta a la piel y a diversos órganos. Suele existir fenómeno de Raynaud. Algunos pacientes, enfermedad limitada a la piel (morfea generalizada). En muchos, progresión hacia la afectación visceral. Es más frecuente en mujeres.
El diagnóstico a menudo requiere tiempo y puede ser difícil, quizás debido a que es una enfermedad rara y pocos médicos tienen amplios conocimientos sobre la misma. Los síntomas iniciales suelen ser muy inespecíficos, todavía sin características típicas de la enfermedad. También puede dificultar el diagnóstico que en etapas iniciales la esclerodermia puede semejarse a otras enfermedades del tejido conectivo, tales como el Lupus Eritematoso Sistémico, Polimiositis, Artritis reumatoidea etc.
El diagnóstico de la ESCLEROSIS SISTÉMICA se basa, en primer lugar, en la historia médica y el examen físico del paciente. El hallazgo más importante es la piel dura, que le da el nombre a la enfermedad. Cerca de un 98% de pacientes con esclerodermia tienen endurecida la piel de los dedos y a menudo de las manos, antebrazos y cara. La epidermis (capa mas superficial de la piel) se adelgaza y la piel se vuelve fina y brillante. Se pierde el pelo y desaparece la sudoración. Pueden aparecer ulceras isquémicas (la sangre llega con dificultad a los tejidos, les falta oxígeno y se necrosan o mueren, apareciendo úlceras).
Desde el punto de vista práctico, hay dos situaciones que deben valorarse ante un paciente con datos clínicos sugerentes de esclerodermia:
ESCLEROSIS SISTÉMICA con afectación dérmica LIMITADA:
Ante un fenómeno de Raynaud de larga evolución con afilamiento de pulpejos e isquemia digital.........., hay que pensar en esclerodermia sistémica limitada.
La afectación dérmica está limitada a parte distal de extremidades (hasta codos y/o rodillas) y a cara. Incluye el síndrome de CREST (Calcinosis, Raynaud, Esófago, eSclerodactilia, Telangiectasias) y todas sus variantes. También incluye la ESCLEROSIS SISTEMICA sin afectación de la piel (sine scleroderma).
La Calcinosis se refiere a los depósitos de calcio en la piel.
El Fenómeno de Raynaud es el cambio de color de la piel de las manos y a veces tambien de los pies tras la exposición al frío. Hinchazón de manos, con dificultad para moverlas y dolor de dedos.
El Esófago es el órgano más afectado, con aparición de reflujo y acidez.
La esclerodactilia es el endurecimiento y retracción de la piel de los dedos.
Las telangiectasias son dilataciones de los vasos sanguíneos, que producen manchas rojas en la piel, localizadas sobre todo en la cara.
ESCLEROSIS SISTÉMICA con afectación dérmica DIFUSA.
Ante un fenómeno de Raynaud de reciente comienzo con hinchazón de manos, malestar general y dolores articulares o roces articulares......................, hay que pensar en esclerodermia sistémica difusa.
La esclerosis sistémica con afectación dérmica difusa es de comienzo agudo con hinchazón de manos, con o sin Raynaud, que aparece en el 75% de los casos, dolores articulares y malestar general.
Los pacientes con esclerosis sistémica difusa en fases iniciales, deben valorarse clínicamente cada 2-3 meses, para evaluar la progresión de la afectación cutánea y la aparición de síntomas clínicos de afectación de órganos internos. En ausencia de clínica los estudios diagnósticos deberían repetirse siempre que la lesión dérmica aumente más de un 10 %, y al menos anualmente durante los primeros años.
En la mayoría de los pacientes la afectación cutánea tiene una progresión rápida al comienzo, para estabilizarse después de 2-3 años de evolución, por lo que el mayor riesgo de afectación visceral en estos pacientes ocurre de forma precoz. Es de vital importancia vigilar el pulmón el riñón y el corazón.
La evaluación inicial de un paciente debería incluir:
1.- Historia clínica y exploración física completa.
2.- Total skin score (análisis semicuantitativo del grado y extensión de la afectación dérmica, realizado en diferentes zonas del cuerpo).
3.- Capilaroscopia (examen de los capilares del lecho ungueal con un microscopio de pocos aumentos).
4.- Electrocardiograma con tira de ritmo.
5.- Ecocardiograma con doppler.
6.- Radiografía de tórax.
7.- TAC de alta resolución.
8.- Pruebas funcionales respiratorias con difusión de CO.
9.- Esofagograma.
10.- Aclaramiento de creatinina, proteinuria de 24 horas.
11.- Estudio de anticuerpos
TRATAMIENTO
Aunque no existe un tratamiento curativo para la esclerosis sistémica, pues se desconoce su causa, durante los últimos años, numerosas terapias han demostrado su eficacia en algunas manifestaciones de la enfermedad. Cada manifestación requiere un seguimiento y tratamiento específico, que en muchos casos debe instaurarse rápidamente para evitar complicaciones.
Los medicamentos abarcan:
- Medicamentos antinflamatorios no esteroides (AINES)
- Corticosteroides
Otros tratamientos para síntomas específicos pueden abarcar:
- Antiácidos para la acidez
- Medicamentos para tratar el fenómeno de Raynaud
- Medicamentos para la presión arterial (particularmente IECA) para problemas renales o de hipertensión arterial
- Medicamentos para mejorar la respiración.
El tratamiento generalmente incluye una combinación de fisioterapia, al igual que técnicas de protección de las articulaciones y la piel (por ejemplo, evitar el frío en el caso del fenómeno de Raynaud).
Dado que hay tanta variación en el tipo y gravedad de los síntomas, es importante que cada afectado reciba cuidado individualizado por parte de un profesional experto en la enfermedad. ¡¡Cuidado con los tratamientos milagros!!, cada paciente puede evolucionar de una manera aunque la enfermedad sea la misma, pues el grado de afectación puede ser distinto.Es importante cuidar la piel, vigilar y cuidar las heridas aunque sean muy pequeñas. La mejor forma de cuidarlas es no exponerse al frío y en la medida de lo posible mantener siempre una temperatura constante, evitando los pequeños traumatismos y presiones sobre los dedos. Hacer ejercicios moderados, sobre todo estiramientos, y acudir a rehabilitación en periodos determinados.
En cuanto al tratamiento de base de la enfermedad y la afectación de órganos el médico indicará cual es el más adecuado.
MEDIDAS HIEGINO-DIETETICAS (Aprendiendo a vivir con la esclerodermia)
Como medidas generales, los pacientes con esclerosis sistémica deben evitar el frio, las situaciones de estrés y eliminar el tabaco.
Tratamiento del Fenómeno de Reynaud:
Importantísimo el disponer de calefacción en el domicilio, es necesario mantener la misma temperatura en toda la casa.
Si conservas el cuerpo caliente hay menos episodios de Raynaud.
Evitar los cambios bruscos de temperatura, en primavera y otoño y llevar siempre los guantes de diferente grosor por precaución.
Evitar el estrés emocional:
Es recomendable el aprendizaje de técnicas de relajación.
Ejercicios de rehabilitación para prevenir deformidades:
El ejercicio es beneficioso para prevenir las deformidades articulares.
Ejercicios suaves con estiramiento de articulaciones.
Masajes de las zonas afectadas.
Evitar la inmovilización de las articulaciones.
Mantener una buena hidratación de la piel:
Uso de cremas hidratantes en la piel afectada.
Las cremas de protección solar deben usarse para evitar la hiperpigmentación de las zonas afectadas.
Medidas antirreflujo:
Evitar las comidas abundantes. Son preferibles comidas de menor cuantía y más frecuentes. Evitar determinados alimentos que puedan favorecer la pirosis como las grasas, las comidas muy condimentadas, el chocolate, las bebidas gaseosas, el café, el té, etc.
Masticar la comida detenida y adecuadamente.
Evitar acostarse hasta 2-3 horas después de las comidas.
Elevar la cabecera de la cama 15 cm.
Higiene de la boca:
Crema dental especialmente desarrollada para la boca seca o alteraciones de la saliva.
Esta crema se puede encontrar en las farmacias y sólo hay una marca comercial. (Xero LACER).
ASPECTO EMOCIONAL (Aprendiendo a vivir con la esclerodermia)
La reacción más común ante el diagnóstico de esta enfermedad es preguntarse ¿ por qué yo?
No hay que sentirse culpable o responsable por ello.
Te encuentras desconcertado sin saber a quien o dónde acudir.
Sentimientos: shock inicial, temor, ira, angustia, culpabilidad, tristeza, o depresión.
Estos sentimientos no son buenos ni malos………, simplemente se tienen.
Compartirlos con la familia, amigos, o con otros que hayan pasado por la misma experiencia puede ser de gran ayuda.
Unirse a un grupo de apoyo, como miembro de la Asociación de Esclerodermia, da la posibilidad de encontrar e intercambiar información con otros que tienen problemas similares, así como aprender algo más sobre la enfermedad.
ASPECTO SOCIAL (Aprendiendo a vivir con la esclerodermia)
El diagnostico de la Esclerodermia (enfermedad crónica), produce una distorsión en la vida de una persona que repercute a nivel personal, familiar y social.
A nivel social los problemas que surgen son entre otros:
Cambio o perdida del estatus social por la perdida o cambio de trabajo. Se pasa a la situación de pensionista por invalidez total y en muchas ocasiones es muy difícil obtener una invalidez absoluta por la falta de información sobre el alcance de la enfermedad.
Cambio en la utilización del tiempo libre.
Incremento del gasto por las necesidades propias de la enfermedad.
Basándose en las características clínicas o bioquímicas se han realizado diversas clasificaciones (alrededor de 40 diferentes, lo que da una idea de la complejidad del cuadro clínico).
Bibliografía
1. Clements PJ, Furst DE. Systemic Sclerosis. Baltimore: Williams and Wilkins; 1996.
2. Steen VD. Scleroderma. Rheum Dis Clin North Am. 1996;22.
3. Rodnan GP, Jablonska S, Medsger TA. Classification and nomenclature of progressive systemic sclerosis (scleroderma). Clin Rheumatic Dis. 1979;5:5-13.
4. Subcommitte for scleroderma criteria of the American Rheumatism Association Diagnostic and Therapeutic Criteria Committe Preliminary criteria for the classification of systemic sclerosis (scleroderma). Arthritis Rheum. 1980;23:581-90. [Medline]
5. Abu-Sakra M, Lee P. Mortality in systemic sclerosis: a comparision with the general population. J Rheumatol. 1995;22:2100-2. [Medline]
6. Steen VD, Ziegler GL, Rodnan GP, Medsger TA Jr. Clinical and laboratory associations of anticentromer antibody in patients with progressive systemic sclerosis. Arthritis Rheum. 1984;27:125-31. [Medline]
7. Kahaleh MB, LeRoy EC. Autoimmunity and vascular involvement in systemic sclerosis (SSc). Autoimmunity. 1999;31:195-214. [Medline]
8. Valentini G, Medsger TA, Silman AJ, Bombardieri S. The assessment of the patient with systemic sclerosis. Clin Exp Rheumatol. 2003; 21 Suppl29: S2-30.
9. Furst DE. Rational therapy in the treatment of systemic sclerosis. Curr Opin Rheumatol. 2000;12:540-4. [Medline]
10. Galiè N, Seeger W, Naeije R, Simonneau G, Rubin L. Comparative analysis of clinical trials and evidence-based treatment algorithm in pulmonary arterial hypertension. JACC. 2004;43 Suppl: S81-8.
2008

1 comentario:
Las Vegas Casino and Hotel - Mapyro
Las 바카라 사이트 온라인 바카라 Vegas Casino 상주 출장마사지 and Hotel in 청주 출장안마 Las Vegas, 춘천 출장마사지 Nevada, United States of America at Mapyro. MGM Grand 경주 출장마사지 Hotel & Casino; MGM National Harbor Las Vegas.
Publicar un comentario